 Пиелонефрит относится к инфекционным болезням почек. Встречается это заболевание не только у взрослых, но и у детей с рождения. Чаще всего им болеют девочки в силу анатомического строения мочевыводящей системы. Болезнь требует тщательного обследования и правильной постановки диагноза. Симптоматика болезни схожа с другими заболеваниями мочевыводящей системы, такими, как цистит или уретрит.
Пиелонефрит относится к инфекционным болезням почек. Встречается это заболевание не только у взрослых, но и у детей с рождения. Чаще всего им болеют девочки в силу анатомического строения мочевыводящей системы. Болезнь требует тщательного обследования и правильной постановки диагноза. Симптоматика болезни схожа с другими заболеваниями мочевыводящей системы, такими, как цистит или уретрит.
Дети дошкольного возраста часто жалуются на боли при мочеиспускании и внизу живота. Ребенок становится вялым и слабым, у него может наблюдаться повышение температуры. Все эти показатели указывают на необходимость срочного обращения к врачу.
Общие сведения
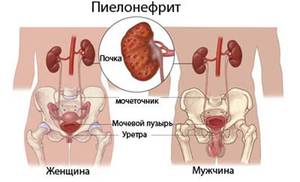
К пиелонефриту относят воспалительное заболевание инфекционной этиологии чашечно-лоханочной системы почек их канальцев и интерстициальной ткани.
Почечные канальца представляют собой трубочки для фильтрации мочи. Далее, моча накапливается в чашечках и лоханках, и оттуда переходит в мочевой пузырь. Промежуточная ткань почки называется интерстицием. Она заполняет все пространство между основным строением почки и является каркасом органа.
Пиелонефрит у детей: причины
В большинстве случаев к пиелонефриту приводят различные микроорганизмы, среди которых могут быть:
- Грибы.
- Простейшие микроорганизмы.
- Вирусы.
- Бактерии.
Кишечная палочка и золотистый стафилококк стоят на первом месте среди возбудителей этого заболевания. На втором месте стоят аденовирусы и вирусы гриппа. Среди возбудителей можно насчитать сразу несколько различных вирусов и бактерий при хронической форме заболевания.
Пути проникновения в почечную систему могут быть различными:
 Гематогенный путь. Инфекция поступает в почки по крови из очагов воспаления в других органах и системах. У новорожденных детей этот путь распространения носит приоритетный характер. Заболевание может развиться после перенесенной ранее пневмонии, отита или другого заболевания инфекционного характера. В старшем возрасте у детей этот путь передачи инфекции бывает возможен после тяжелых инфекционных заболеваний.
Гематогенный путь. Инфекция поступает в почки по крови из очагов воспаления в других органах и системах. У новорожденных детей этот путь распространения носит приоритетный характер. Заболевание может развиться после перенесенной ранее пневмонии, отита или другого заболевания инфекционного характера. В старшем возрасте у детей этот путь передачи инфекции бывает возможен после тяжелых инфекционных заболеваний.- Лимфогенный путь. В этом случае возбудители инфекции попадают в почки через общую систему лимфообращения между органами мочевыделительной системы и кишечником. При нормальном функционировании систем и органов инфицирование не происходит. Но при нарушении работы слизистой оболочки кишечника и застое лимфы происходит инфицирование кишечной микрофлорой почек. Среди самых распространенных заболеваний можно выделить: диарею, хронические запоры, дисбактериоз, кишечные инфекции.
Предрасполагающие факторы
Мочевыделительная система человека является открытой перед внешней средой и считается незащищенной от проникновения микроорганизмов. Развитию инфекции может способствовать плохая работа внутренних органов и снижение местного, а также общего иммунитета. Благоприятной средой для развития этого инфекционного заболевания служит высокая заразность и агрессивность вируса, устойчивого к защитным свойствам детского организма. Со стороны детского организма благоприятной средой могут служить:
- Аномалии в строении и функционировании почек и мочевыводящих путей, нарушающие отток мочи. Причиной такого состояния может являться и мочекаменная болезнь.
- Функциональные расстройства, вызывающие застой мочи.
 Заболевания мочевыводящей системы, осуществляющие обратный заброс мочи из мочевого пузыря в почки.
Заболевания мочевыводящей системы, осуществляющие обратный заброс мочи из мочевого пузыря в почки.- Недостаточная личная гигиена или неправильная гигиена девочек.
- Наличие воспалительных заболеваний в области наружных половых органов, ануса и промежности. Также причиной могут являться не долеченные воспалительные заболевания органов малого таза.
- Снижение защитных свойств организма после вирусной инфекции.
- Заболевания сахарным диабетом.
- Хронические заболевания лор-органов.
- Систематические переохлаждения организма.
- Наличие глистной инвазии в организме.
- Снижение общего иммунитета у детей в период новорождённости при переходе на искусственное вскармливание, прорезывание зубов.
Виды пиелонефрита
Российские нефрологи подразделяют пиелонефрит на следующие виды:
- Первичный. Возникает без видимых предрасполагающих факторов со стороны органов мочевыделительной системы.
- Вторичный. Его развитию благоприятствуют нарушения в строении органов малого таза и мочеиспускательной системы. А также причиной могут стать функциональные нарушения мочеиспускания.
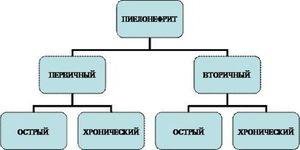 Острый. Полное выздоровление при нормальных клинических показателях может наступить спустя 1−2 месяца.
Острый. Полное выздоровление при нормальных клинических показателях может наступить спустя 1−2 месяца.- Хронический. Этот вид пиелонефрита, в свою очередь, подразделяется на рецидивирующий вид и латентный, то есть скрытый. Рецидивирующий вид заболевания протекает с обострениями и может продолжаться более полугода. Скрытое течение наблюдается при бессимптомном протекании заболевания с периодическими изменениями в анализах. В латентной форме это заболевание протекает крайне редко и чаще всего такой диагноз ставится при смазанной картине инфекций нижних мочевыводящих путей. В этом случае симптоматика заболевания выражена слабо и внешние жалобы у пациента могут отсутствовать.
Симптомы и лечение заболевания у ребенка
Признаки пиелонефрита у детей могут быть различными в силу возраста и тяжести болезни, а также сопутствующих патологий.
Среди основных симптомов этого заболевания можно выделить:
- Повышение температуры. Этот признак является первоочередным и часто бывает единственным. У ребенка начинается лихорадка с повышением температуры свыше 38 градусов.
- Признаки интоксикации организма. Обычно у маленьких детей эти черты заболевания носят выраженный характер и могут протекать очень тяжело. Ребенок становится вялым, часто спит. У него снижается аппетит и может появляться тошнота и рвота. У малышей кожа становится бледной и может проявляться синева под глазами.
 Боли в области поясницы и внизу живота. Дети в возрасте до 5 лет могут жаловаться на боль вокруг пупка или показывать область по всему животу. Дети старшего возраста локализуют болевые ощущения в области поясницы, внизу живота или в области одного бока. Боли носят тянущий характер и могут усиливаться с переменой положения тела. В процессе согревания тела боль может стихать.
Боли в области поясницы и внизу живота. Дети в возрасте до 5 лет могут жаловаться на боль вокруг пупка или показывать область по всему животу. Дети старшего возраста локализуют болевые ощущения в области поясницы, внизу живота или в области одного бока. Боли носят тянущий характер и могут усиливаться с переменой положения тела. В процессе согревания тела боль может стихать.- Нарушения мочеиспускания. Они носят необязательный характер и могут проявляться недержанием мочи, задержкой мочеиспускания или частым опустошением мочевого пузыря. В процессе мочеиспускания ребенок может испытывать боль на фоне развития цистита.
- Утренняя отечность век и лица в легкой форме. Выраженных отеков при этом заболевании не наблюдается.
- Изменения цвета и запаха мочи. Моча может стать мутной с неприятным запахом.
Симптоматика пиелонефрита у новорожденных
У грудничков первого года жизни пиелонефрит выражается отдельными симптомами:
- Поднимается высокая температура до 39−40 градусов.
- Рвотой и обильным срыгиванием.
- Отказом от груди.
- Бледностью кожных покровов с синюшностью над верхней губой.
- Снижением массы тела.
- Сухость и дряблость кожи в результате обезвоживания.
Ребенок может постоянно плакать и проявлять беспокойство. Малыш может проявлять заметное беспокойство или напрягаться до красноты лица при акте мочеиспускания. У младенцев это заболевание может сопровождаться диареей, что на фоне общей клинической картины может расцениваться как кишечная инфекция.
Хроническая форма пиелонефрита может протекать с периодами ремиссии и обострений. У детей с хронической формой заболевания могут проявляться признаки инфекционной астении: повышенная утомляемость и раздражительность. При развитии заболевания в раннем возрасте у малыша может наблюдаться задержка психомоторного и физического развития.
Методы диагностики
Для диагностирования пиелонефрита применяют приемы инструментальной и лабораторной диагностики. К часто применяемым способам диагностики можно отнести:
- Общий анализ мочи. При этом заболевании наблюдается резкое повышение лейкоцитов в моче. Кроме того, в моче можно обнаружить бактерии.
- Анализ мочи по Нечипоренко. Представляет собой накопительные пробы на выявление лейкоцитурии.
 Посев мочи на чувствительность к антибиотикам и стерильность. Делается для подбора антибактериальных медикаментов и назначения результативного лечения.
Посев мочи на чувствительность к антибиотикам и стерильность. Делается для подбора антибактериальных медикаментов и назначения результативного лечения.- Общий анализ крови для выявления воспалительного процесса и возможного инфицирования. В этом случае часто наблюдается снижение уровня гемоглобина и превышение количества лейкоцитов, в сравнении с возрастной категорией пациента.
- Биохимический анализ мочи.
- Пробы Зимницкого для оценки функции почек.
- Измерения артериального давления. При почечной недостаточности может наблюдаться повышение артериального давления.
- Ультразвуковое исследование органов малого таза.
Заболевание требует своевременной диагностики и лечения с целью профилактики осложнений. В качестве осложнений могут развиться гнойные процессы с нарушением функциональных особенностей работы почек.
Лечение детского пиелонефрита
Лечить острые формы заболевания возможно лишь в стационарных условиях. Там ребенок находится под пристальным вниманием узкоспециализированных медиков, которые могут назначить своевременное и грамотное лечение.
Лечение острой стадии заболевания заключается:
 В соблюдении режима. При повышенной температуре тела назначается постельный режим. После снижения температуры до нормального уровня детям разрешаются прогулки в сопровождении взрослых на территории больницы по 30 минут с последующим увеличением времени на 10 минут.
В соблюдении режима. При повышенной температуре тела назначается постельный режим. После снижения температуры до нормального уровня детям разрешаются прогулки в сопровождении взрослых на территории больницы по 30 минут с последующим увеличением времени на 10 минут.- В соблюдении диеты.
- В проведении антибактериальной терапии.
- В применении уроантисептики. Эти вещества не относятся к антибиотикам, но способны останавливать рост бактерий и вирусов. К таким лекарствам относится палин, нитроксолин и другие.
- В назначении медикаментозных веществ.
В условиях стационара лечение может занимать около месяца с последующим наблюдением по месту жительства у педиатра. Такие пациенты раз в месяц сдают общий анализ мочи, и раз в полгода проходят ультразвуковую диагностику мочевой системы.
Лечение детей с хроническими формами заболевания проводится аналогичными способами. Дети наблюдаются в условиях стационара в период ремиссии для подбора лечения и проведения дополнительного обследования.
Originally posted 2018-03-29 09:09:29.